Rheumatoid Forefoot Deformity
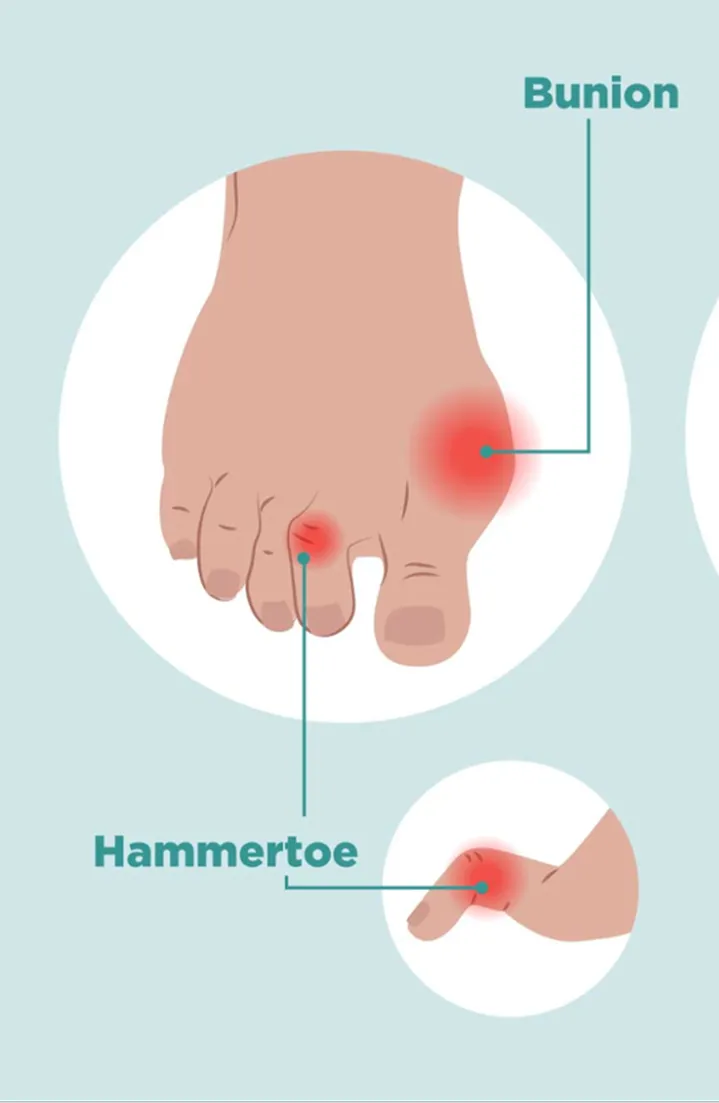
La déformation rhumatoïde de l’avant-pied résulte d’une inflammation chronique qui touche les articulations de la plante du pied. Le gonflement continu à l'intérieur des articulations métatarso-phalangiennes (MTP) endommage progressivement le cartilage, les os et les ligaments et tendons de soutien. À mesure que ce soutien s'affaiblit, les petits orteils dérivent vers le haut et se désalignent, et le coussinet adipeux plantaire s'éloigne de sa position normale. Les têtes des os sont alors davantage exposées à la pression, ce qui provoque souvent des callosités douloureuses et une gêne lors de la marche. Parallèlement, le gros orteil se déplace fréquemment vers l'extérieur (hallux valgus), ce qui réduit sa capacité à supporter le poids et transfère davantage de charge vers le centre de l'avant-pied. Ensemble, ces changements peuvent élargir l'avant-pied, réduire la force de poussée et rendre la station debout et la marche de plus en plus douloureuses, même lorsque l'inflammation active est contrôlée par des médicaments.1,2
L'intervention
La reconstruction de l'avant-pied rhumatoïde est conçue pour soulager la douleur, corriger la déformation et améliorer la façon dont le pied supporte le poids lors de la station debout et de la marche. La procédure est adaptée au type et à la gravité de la déformation, mais elle consiste le plus souvent à corriger l'articulation du gros orteil et à traiter les articulations douloureuses sous la plante du pied :
● L'articulation du gros orteil est souvent raide, endommagée ou instable. Dans ce cas, l'articulation est fusionnée chirurgicalement dans une position droite et fonctionnelle afin de créer un premier rayon stable capable de supporter le poids de manière fiable et d'aider à redistribuer la pression loin de l'avant-pied central.
● Les petits orteils peuvent également être douloureux ; pour y remédier, les extrémités douloureuses des os métatarsiens sont souvent raccourcies ou retirées afin de réduire la pression sous le pied et de permettre aux orteils de se réaligner.
● Des déformations des orteils (par exemple, orteil en griffe, orteil en marteau) peuvent être associées ; elles sont corrigées en même temps à l'aide de libérations des tissus mous, de petites interventions osseuses ou de broches temporaires pour maintenir les orteils droits pendant la guérison.
Chez certains patients présentant des lésions articulaires moins graves, des techniques de préservation articulaire peuvent être utilisées à la place de l'ablation osseuse. Ces approches visent à réaligner les orteils tout en conservant davantage la structure articulaire naturelle, mais elles sont utilisées de manière sélective et dépendent de la qualité osseuse, de la gravité de la déformation et du contrôle global de la maladie inflammatoire.1,2
Risques et complications
La reconstruction rhumatoïde de l'avant-pied est généralement associée à des améliorations significatives de la fonction, de la douleur et de la qualité de vie. Cependant, comme pour toute intervention chirurgicale, des complications peuvent survenir. Les plus courantes sont les suivantes :
●Retard de cicatrisation (≈ 20 %) : cicatrisation plus lente que prévu de l'incision chirurgicale
●Récidive de l'hallux valgus (≈ 7,5 à 32 %) : retour de la déviation vers l'extérieur du gros orteil
● Déformation en hallux varus (≈ 15 %) : correction excessive entraînant une déviation vers l'intérieur du gros orteil
● Récidive de la subluxation/luxation MTP des petits orteils (≈ 11 %) : retour de l'instabilité ou de la luxation des articulations des petits orteils
● Pseudarthrose (≈ 0 à 26 %) : absence de consolidation osseuse, souvent sans symptômes
● Réintervention (< 15 %) : nécessité d'une intervention chirurgicale supplémentaire en raison de complications ou d'une déformation persistante 2-6
Les taux de chaque complication varient en fonction de la technique chirurgicale et des facteurs liés au patient. Comme pour les autres interventions chirurgicales, les risques généraux liés à la chirurgie et à l'anesthésie peuvent inclure une infection, des saignements, des caillots sanguins, des réactions allergiques, des complications cardiopulmonaires et des problèmes de cicatrisation. Tout autre risque général lié à la chirurgie et à l'anesthésie sera discuté avec vous avant l'intervention, le cas échéant.
À quoi s'attendre
Avant l'intervention, votre chirurgien examinera votre pied et étudiera les images (par exemple, les radiographies du pied) ou les tests diagnostiques si nécessaire afin d'évaluer l'étendue de la maladie et l'atteinte articulaire. La reconstruction de l'avant-pied rhumatoïde est généralement réalisée sous anesthésie locorégionale (par exemple, un bloc nerveux), parfois avec sédation, ou sous anesthésie générale, souvent en fonction de facteurs spécifiques au patient. Après l'intervention, votre pied sera bandé et protégé par une chaussure postopératoire, et la douleur sera généralement traitée à l'aide d'acétaminophène et de médicaments anti-inflammatoires.
Votre rétablissement
Les patients rentrent généralement chez eux le jour même après une reconstruction rhumatoïde de l'avant-pied, et une mise en charge progressive et protégée est généralement autorisée après l'opération, selon la tolérance du patient. Le fait de garder le pied surélevé pendant les deux premières semaines permet de réduire le gonflement et de favoriser la guérison. Les points de suture sont généralement retirés après environ deux semaines.
Au cours des six premières semaines, les principaux objectifs sont la cicatrisation de la plaie et le maintien d'un alignement correct. Des radiographies sont généralement réalisées au bout de deux mois pour confirmer la cicatrisation et la stabilité osseuses. Si le pied cicatrise bien, de nombreux patients commencent à porter des chaussures normales et à reprendre leurs activités habituelles au bout de deux à trois mois, tandis que le retour à une activité physique sans restriction se fait généralement au bout de quatre mois. L'amélioration fonctionnelle se poursuit généralement jusqu'à la fin de la première année suivant l'opération. 2-4,8-9
Tout au long de votre processus de guérison, des visites de suivi chez votre chirurgien permettent de vous assurer que la guérison se déroule correctement et de vous guider vers une reprise en toute sécurité de vos activités à chaque étape de votre rétablissement.
References
Louwerens JW, Schrier JC. Rheumatoid forefoot deformity: pathophysiology, evaluation and operative treatment options. Int Orthop. 2013;37(9):1719-1729. doi:10.1007/s00264-013-2014-2
Whitt KJ, Rincker SA, Hyer CF. Sustainability of Forefoot Reconstruction for the Rheumatoid Foot. J Foot Ankle Surg. 2016;55(3):583-585. doi:10.1053/j.jfas.2016.02.003
Yano K, Ikari K, Tobimatsu H, Okazaki K. Patient-Reported and Radiographic Outcomes of Joint-Preserving Surgery for Rheumatoid Forefoot Deformities: A Retrospective Case Series with Mean Follow-up of 6 Years. J Bone Joint Surg Am. 2021;103(6):506-516. doi:10.2106/JBJS.20.01144
Etani Y, Hirao M, Ebina K, et al. Combination of Modified Scarf Osteotomy and Metatarsal Shortening Offset Osteotomy for Rheumatoid Forefoot Deformity. Int J Environ Res Public Health. 2021;18(19):10473. Published 2021 Oct 5. doi:10.3390/ijerph181910473
Takakubo Y, Wanezaki Y, Oki H, et al. Forefoot Deformities in Patients with Rheumatoid Arthritis: Mid- to Long-Term Result of Joint-Preserving Surgery in Comparison with Resection Arthroplasty. Int J Environ Res Public Health. 2021;18(21):11257. Published 2021 Oct 26. doi:10.3390/ijerph182111257
He Y, Shan F, Fan C, Zeng X, Yang G, Tang B. Effectiveness of the First Metatarsophalangeal Joint Arthrodesis Versus Arthroplasty for Rheumatoid Forefoot Deformity: A Systematic Review and Meta-Analysis of Comparative Studies. J Foot Ankle Surg. 2021;60(4):787-794. doi:10.1053/j.jfas.2020.06.031
Lee TH, Wapner KL, Hecht PJ, Hunt PJ. Regional anesthesia in foot and ankle surgery. Orthopedics. 1996;19(7):577-580.
Shimomura K, Yasui T, Teramoto A, Ozasa Y, Yamashita T, Iwasawa M. Time Course of Quality of Life Improvement Between Resection Arthroplasty and Metatarsophalangeal Joint-Preserving Forefoot Arthroplasty for Rheumatoid Arthritis. Foot Ankle Int. 2021;42(2):166-175. doi:10.1177/1071100720962096
Triolo P, Rosso F, Rossi R, Cerlon R, Cottino U, Bonasia DE. Fusion of the First Metatarsophalangeal Joint and Second to Fifth Metatarsal Head Resection for Rheumatoid Forefoot Deformity. J Foot Ankle Surg. 2017;56(2):263-270. doi:10.1053/j.jfas.2016.11.008
